د. إبراهيم علي أبورمان
يُعد مرض السكري من أكثر الأمراض انتشاراً في العالم، ولاسيما في الوطن العربي، حيث يشكل تغير طبيعة ونوعية الحياة التي يحياها الناس سبباً لازدياد نسبة المصابين به. وهذا المرض يشكل واحداً من أكبر التحديات الطبية التي تواجه البشر في القرن الحادي والعشرين، حيث يعانيه نحو 280 مليون شخص على مستوى العالم، وهو رقم مرشح للازدياد بدرجة كبيرة ليصل إلى 592 مليوناً بحلول عام 2035 بسبب زيادة نسبة الأشخاص الذين يعانون الوزن الزائد أو البدانة.
ومن المعروف أن مرضى السكري مطالبون بمراقبة مستوى السكر في دمهم بصورة مستمرة، والالتزام بالجرعات اليومية المصروفة لهم من الأطباء من هرمون الإنسولين الخافض للغلوكوز؛ لتعويض النقص الحاصل من إفراز الإنسولين من البنكرياس، والحفاظ على مستويات السكر عند معدلها الطبيعي.
والمعالجة التقليدية بالحقن بالعضل أو تحت الجلد تسبب عدة مشكلات صحية، أقلها الشعور بالألم عند الحقن بالإنسولين كما أنها غير دقيقة؛ لأن معظم مرضى السكري يعانون مشكلات في الرؤية مما يعني عدم الدقة في إعطاء الجرعة، حيث يمكن أن تسبب مشكلات خطرة إذا لم يتم ضبط الجرعة.
إبر مجهرية
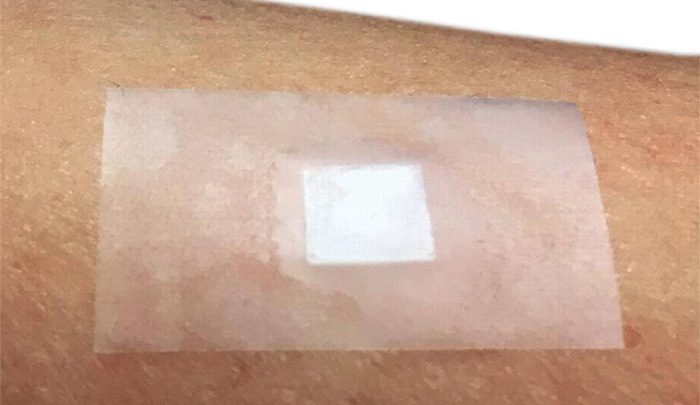
والجديد في معالجة السكري هو توصل الباحثين إلى لاصقة تحتوي على إبر مجهرية تستجيب للغلوكوز، يمكن وضعها من دون ألم على الجلد فتطلق الإنسولين عند ارتفاع مستويات السكر في الدم.
ويستهدف ذلك الأمر إعطاء المريض كمية من الإنسولين بقدر ما يحتاج إليه فقط عوضاً عن الطريقة التقليدية في وصف الإنسولين، حيث يوصف بجرعات يومية، يتم مراجعتها عند كل زيارة للطبيب. وإذا تم اعتماد اللاصقة الجديدة فإن الأوضاع الصحية لمرضى السكري ستتحسن، وسنتجنب كثيراً من مضاعفات المرض التي يصاب بها معظم مرضى السكري.
ويمكن اعتبار اللاصقة الجديدة من أساليب العلاج الحديثة التي تعتمد مبدأ إعطاء الدواء بالجرعات التي يتطلبها جسم المريض، من خلال مستشعرات خاصة تكون مرفقة بالجهاز، أو كما في اللاصقة، حيث يمكن معرفة ما يحتاج إليه المريض من الإنسولين، ومن ثم إعطاؤه ما يقابلها من إنسولين، ويطلق عليها مسمى العلاجات الذكية المعتمدة على الإنسولين، إذ تعتمد على التحرر التلقائي للهرمون، استجابةً للزيادة في نِسَب السكر في الدم، ويمكنها أن تحسِّن التحكم في المرض، والحدّ من احتمالات انخفاض مستويات الغلوكوز بشكل مفرط، وهو التأثير القاتل لجرعات الإنسولين الزائدة.
ولإشباع الحاجات الفيزيولوجية للمريض، يجب على مثل هذه العلاجات أن تستجيب بسرعة لمستويات الغلوكوز المرتفعة، وأن تُطْلِق الإنسولين بحركة تماثل ما يحدث في البنكرياس السليم.
معاناة مستمرة
ويعاني المرضى المصابون بالسكري من النوع الأول وأولئك الذين يعانون السكري من النوع الثاني في مراحله المتقدمة، متاعب كثيرة للحفاظ على مستويات طبيعية من السكر في الدم مع حقنات متكررة للإنسولين تحت الجلد، وهي آلية تتسم أحياناً بالألم وقلة الدقة، لاسيما أن حقن جرعات غير مناسبة من الإنسولين قد يؤدي إلى مضاعفات خطرة ربما تسبب العمى وبتر الأطراف، وحتى الغيبوبة المرتبطة بالسكري، أو الوفاة.
ويساعد مبدأ استخدام اللاصقة في تحفيز عمل المصدر الطبيعي لإفراز الإنسولين في الجسم، وهي الخلايا بيتا في البنكرياس. هذه الخلايا تعمل كمصانع ومخازن للإنسولين في آن واحد، وتمثل نظام إنذار يعمل عند ارتفاع مستوى السكر في الدم إلى معدلات مفرطة عبر إطلاق عملية ضخ الإنسولين.
ويجري حالياً تقييم هذه الأجهزة سريرياً للتأكد منها ومن دقتها، حيث أظهرت نتائج إيجابية في مساعدة المرضى على ضبط مستوى السكر لديهم بشكل أكثر انتظاماً. وثمة مشكلات ظهرت عند التجربة منها حاجة الأجهزة إلى معايرة من خلال إجراء فحص على الأجهزة التقليدية (أجهزة فحص السكري العادية) للمقارنة بين النتائج ومدى مطابقتها، لأنه تبين للمصممين أن أجهزة استشعار المراقب المستخدَمة حالياً تحتاج إلى معايرة عدة مرات في اليوم باستخدام أجهزة قياس السكري في الدم، كون النظم الموجودة في اللاصقة تعطي نتائجها أو قياساتها لمستوى السكر في الدم متأخرة بـ15-5 دقيقة، مما يعرقل جهود الحفاظ على المستويات الطبيعية.
كما أن حجم الأجهزة الجديدة يماثل حجم جهاز (البيجر) القديم، ويشكل الخوف من العدوى البكتيرية وحدوث الالتهابات والأمراض الناتجة عنها التي من الممكن أن تزداد بوجود أجهزة الاستشعار وإبرة الحقن عاملاً مهماً للتأكد من نجاح التجربة وضرورة التعامل معها وإيجاد الحلول المناسبة لها، إضافة إلى حاجة الأجهزة إلى صيانة متكررة.
إن جهاز لاصقة الإِبَر المجهرية – الذي طوّره يو وزملاؤه – يمثل نظاماً مكوَّناً من 121 إبرة مخروطية في مساحة 6 ملِّيمترات مربعة، يبلغ قطر كل واحدة منها 300 ميكرومتر عند القاعدة، وصفراً عند القمة، ويبلغ ارتفاعها 600 ميكرومتر.
جسيمات نانوية
تحتوي الإبر على جسيمات نانوية، تتكون من ثلاثة عناصر: الإنسولين، وإنزيم الغلوكوز أوكسيديز (الذي يستهلك الأكسجين؛ ليحوِّل الغلوكوز إلى حمض الغلوكونيك)، وبوليمر محيط يتفكك في البيئات منخفضة الأكسجين. في هذا النظام، يعمل الغلوكوز أوكسيديز كجهاز استشعار للغلوكوز، في حين يعمل البوليمر كمحرِّك لإفراز الإنسولين.
وعندما يتم وضع اللاصقة، تغطس الإبر المجهرية في السائل الموجود بين الخلايا تحت الجلد. ومع ارتفاع مستويات السكر في الدم، يزداد النشاط الإنزيمي للغلوكوز أوكسيديز، مما يؤدي إلى خلق بيئة خالية من الأكسجين داخل الجسيمات النانوية، وهذا يؤدي إلى تفكك الجسيمات النانوية، وإطلاق الإنسولين.
أثبت الباحثون أن هذه اللاصقات تُطلق الإنسولين بطريقة ذكية تستجيب لتركيز الغلوكوز، مع آلية عمل يمكن تعديلها عن طريق تغيير تركيز هرمون الغلوكوز أوكسيديز المحمَّل على الإبر المجهرية.
بديل الإنسولين
إن البحث عن بديل لحقن الإنسولين يمثل هدفاً يسعى العلماء إلى تحقيقه، وبخاصة في ضوء النجاح الجزئي لبخاخ الإنسولين، كما يمكن اعتبار اللاصقات ذات الإبر المجهرية أسلوباً جديداً في طرق توصيل الدواء، وتعد بديلاً جيداً لأي علاج يعتمد على الحقن.
ويَدرِس الباحثون حالياً إمكانية استخدام مثل تلك اللاصقات لإعطاء الطعوم وللعلاج الجيني، ولتقديم الهرمونات الأخرى التي تتطلب أن يتم تناولها بانتظام، لكن الابتكار في عمل اللاصقة يكمن في القدرة على إفراز الإنسولين من الإِبَر المجهرية بطريقة تعتمد على تركيز الغلوكوز في الدم. ولذلك ثمة حاجة إلى تطوير التجارب، وتحليلات أكثر تفصيلًا حول حركة إطلاق الإنسولين باستخدام هذه التقنية، لتحديد مدى جدوى استخدامها إكلينيكياً.
وعلى الرغم من هذا التقدم، ما زال الشفاء من السكري بعيد المنال، وربما يحتاج إلى سنوات، وفي غضون ذلك مِن المؤكد أن المرضى سيرحِّبون بوسيلة آمِنة وفعّالة وغير مؤلمة؛ للتحكم في مرضهم.




